Артроскопические операции проводятся бесплатно по полису ОМС в Москве. Узнать о возможностях планового лечения в одной из городских больниц Москвы можно, оставив заявку на сайте проекта мсз.рф или позвонив по телефону горячей линии проекта «Москва – столица здоровья»: +7 (495) 587-70-88.
В мире порядка 1,71 млрд людей страдают от заболеваний опорно-двигательного аппарата, согласно ВОЗ. К этим заболеваниям относятся в том числе проблемы с суставами, связанные как с травмами, так и с дегенеративными нарушениями. В связи с этим разрабатываются все новые методы лечения, включая оперативные вмешательства. И тенденция здесь — максимальная помощь при минимальной травматизации тканей. Артроскопия — один из методов, соответствующих стандартам современной хирургии. В каких случаях проводятся артроскопические вмешательства, и на каких суставах возможна подобная операция?
Эксперт: Алик Викторович Карпенко, врач травматолог-ортопед, к.м.н., заведующий травматологическим отделением ГКБ № 13.
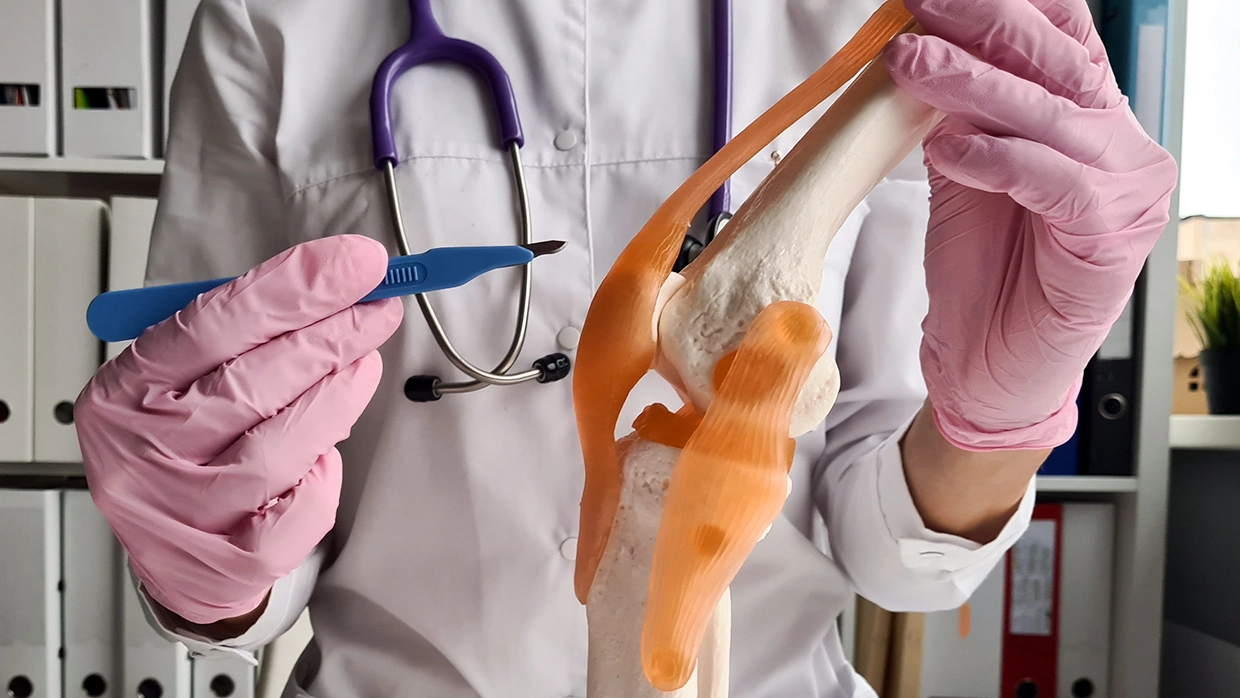
Диагностические и лечебные возможности
Артроскопия появилась в России в начале 1990-х годов. Хотя разработка данного метода началась еще раньше — в 30-х годах XX века. Первый артроскоп был довольно большим по сравнению с современными аналогами — целых 7 мм. Сегодня же для вмешательств на крупных суставах используются артроскопы диаметром 4 мм, а на небольших суставах — артроскопы диаметром менее 3 мм. Этого размера достаточно, чтобы оценить состояние сустава изнутри.
Артроскопия была придумана как метод диагностики и лечения суставов. Например, МРТ не может иногда предоставить максимально объективную картину происходящих в суставе патологических изменений. Тогда как артроскопия позволяет оценить состояние кости, связочного аппарата, мягких тканей и визуализировать все структурные повреждения в суставе.
В качестве диагностического метода мы используем артроскопию, когда неинвазивные диагностические методы не позволяют поставить диагноз. Также артроскопия в качестве диагностики назначается, когда пациент долгое время находится на консервативном лечении, а результата почему-то нет.
Сейчас тенденция такая, что артроскопия в большинстве случаев используется в качестве именно лечебной методики. Нацелена она на устранение проблем в суставах и восстановление правильной биомеханики суставов.
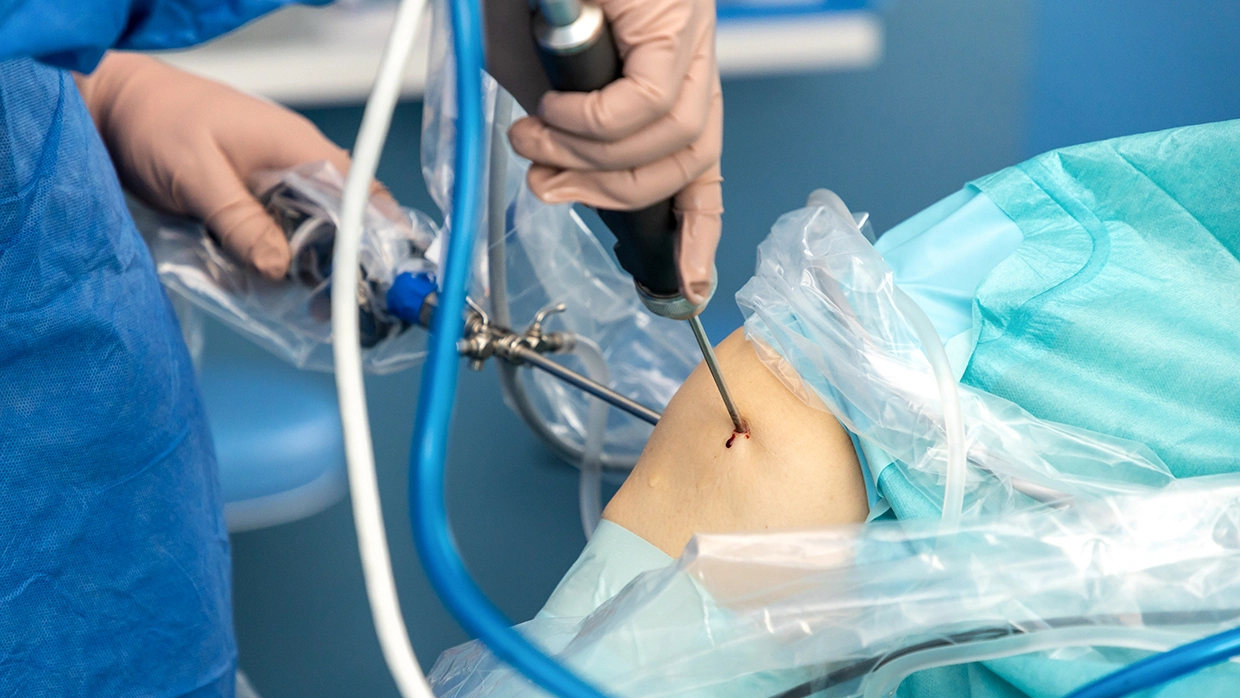
Показания к артроскопическому вмешательству
При артроскопии в сустав через небольшой прокол вводится инструмент (артроскоп). Благодаря этому можно с минимальной травматизацией тканей выполнять операции, которые раньше делались только открытым доступом. Самая главная задача артроскопии — сделать так, чтобы сустав функционировал в полном объеме.
Данный метод показан при заболеваниях крупных суставов организма: коленного, тазобедренного, голеностопного суставов… Этот метод уже применяется и при удалении грыж.
Иногда артроскопия используется в целях ассистенции, когда врачи следят за изменениями в суставе, например, при лечении переломов. Благодаря четкой визуализации всех структур сустава можно оценить прогресс в лечении или скорректировать терапию при необходимости.
Артроскопия позволяет лечить разрывы связок, дефекты суставного хряща, а также санировать сустав при воспалительных процессах. За счет такого лечения не образуются спаечные процессы, которые были при вмешательствах открытым доступом. Кроме того, с помощью артроскопии можно убрать спаечные процессы, которые образовались в результате предыдущих вмешательств.
Сейчас мы находимся на пике артроскопического развития. Спектр услуг постоянно увеличивается и будет увеличиваться еще больше.
В то же время есть состояния, при которых артроскопия не проводится. В большинстве случаев это ситуации, когда пациенту нельзя помочь с помощью такой операции. По сути, сустав уже полностью разрушен, и требуется уже эндопротезирование.
Существуют и общие противопоказания к операциям, такие как инфекционные заболевания, сердечно-сосудистые или легочные патологии в стадии обострения и т. д.
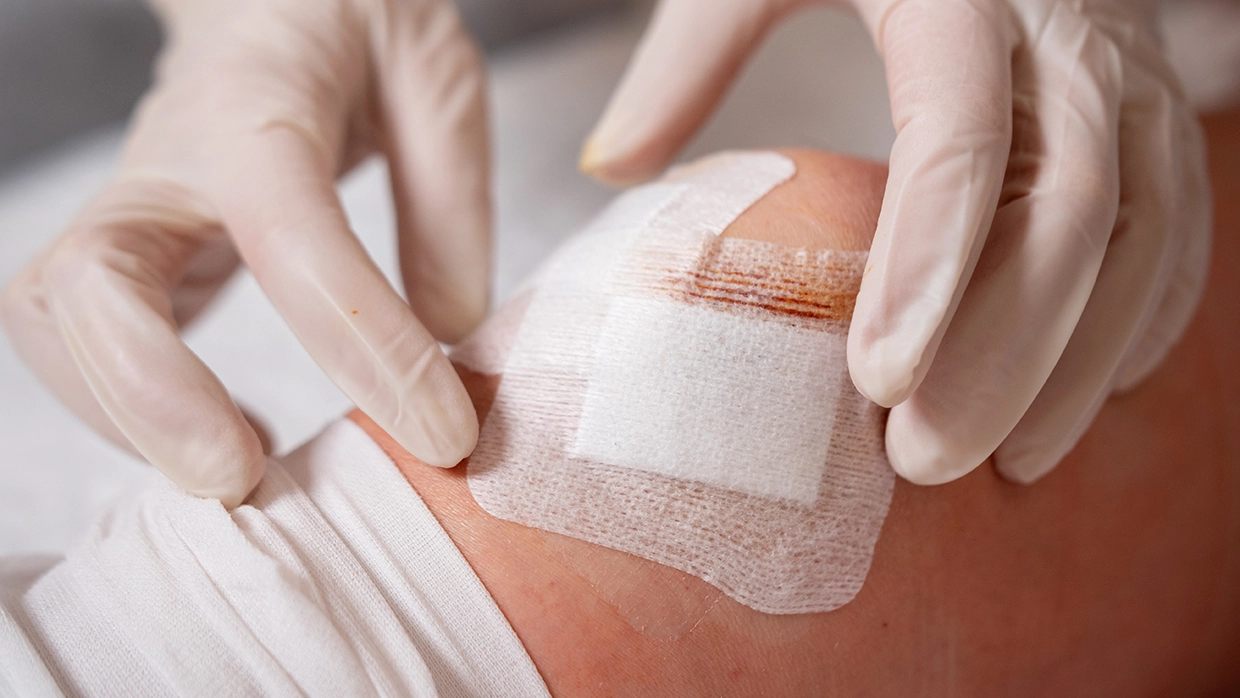
Подготовка к плановой операции
Несмотря на небольшие объемы вмешательства, артроскопия все-таки является операцией. И тут также важна предварительная подготовка, как и при других хирургических методиках.
Перед операцией пациенту важно сдать все госпитальные анализы, сделать МРТ и рентген сустава. Важно убедиться, что пациент здоров, и во время операции не возникнут проблемы, связанные даже не с суставом, а с системой в целом.
После обследования пациент поступает в стационар — госпитализация длится 2 дня.
Мы стараемся не выписывать пациента в день операции. Нам важно отследить динамику после операции и убедиться, что все идет нормально. Только после этого мы со спокойной душой отпускаем пациента на амбулаторный этап.

Реабилитация — залог успеха
Перед операцией обязательно проводится беседа врача с пациентом, где врач рассказывает не только о ходе будущего вмешательства, но и о последующей реабилитации. Важно, чтобы пациент приходил на операцию осознанно, понимал, зачем проводится лечение, какого результата можно добиться.
Реабилитация начинается уже в стационаре. Затем пациент выписывается домой с персональными рекомендациями. Бывает, что в течение какого-то времени врачи рекомендуют разгрузить сустав, бывает, что нужно постепенно наращивать нагрузку — в каждом случае рекомендации будут индивидуальны. Все зависит от того, на каком суставе выполнялось вмешательство и по поводу какой патологии.
Срок реабилитации также определяется в зависимости от патологии. Например, при разрыве мениска в среднем человек возвращается к привычной жизни через 4 недели, а при повреждении крестообразной связки заниматься спортом можно не ранее, чем через 6–9 месяцев.
Важно планомерно заниматься восстановлением движения. Вообще, пациент должен относиться к реабилитации как к своей работе. Только командным взаимодействием врача и пациента можно с помощью артроскопии получить хороший результат.
|
|
Материал подготовлен совместно с экспертом: А.В. Карпенко,
к. м. н., врачом травматологом-ортопедом, заведующим
травматологическим отделением ГКБ № 13.

