При туннельной невропатии сделать операцию в ГКБ им. В.В. Вересаева можно бесплатно по полису ОМС, даже если вы прописаны в другом регионе. Оставьте заявку с описанием симптомов, и вас пригласят на прием к врачу и дообследование. Если вам необходимо хирургическое лечение, операцию выполнят по полису ОМС.

Гаджеты портят зрение, крадут время, а еще — могут быть причиной боли и онемения в кистях. Запястный синдром, или туннельная невропатия — что это за заболевание и как его лечить? Рассказывает Александр Алексеевич Завьялов, заведующий нейрохирургическим отделением ГКБ им. В.В. Вересаева.
Туннельная невропатия, запястный синдром — что это такое?
Это поражение периферических нервных стволов, при котором происходит сдавление нерва в его анатомическом канале — туннеле. Причина патологии — несоответствие диаметров нервного ствола и естественного канала, в котором он пролегает.
Названий у этой группы заболеваний много: туннельный синдром, компрессионно-ишемическая невропатия, ловушечная невропатия и т.д. Эти состояния могут развиваться вследствие различных причин и быть разными по локализации. Но механизм их развития всегда одинаковый.
Какие формы туннельной невропатии бывают?
Существует несколько десятков туннельных невропатий. Их названия зависят от того, в каком канале проходит тот или иной нерв. Наиболее часто встречаются:
- - запястный, или, как его еще называют, карпальный синдром;
- - туннельный синдром локтевого нерва (кубитальный синдром);
- -невропатия малоберцового нерва (фибулярный синдром).
Каковы типичные симптомы туннельной невропатии?
Они зависят от того, какой нерв зажат. При самом распространенном карпальном синдроме, когда сдавливается срединный нерв, у пациента сначала появляется онемение пальцев рук сразу после сна. Со временем эти периоды увеличиваются, добавляются жжение, боль, ощущение холода или жара. Также может присоединятся чувство слабости, неловкости в кисти.
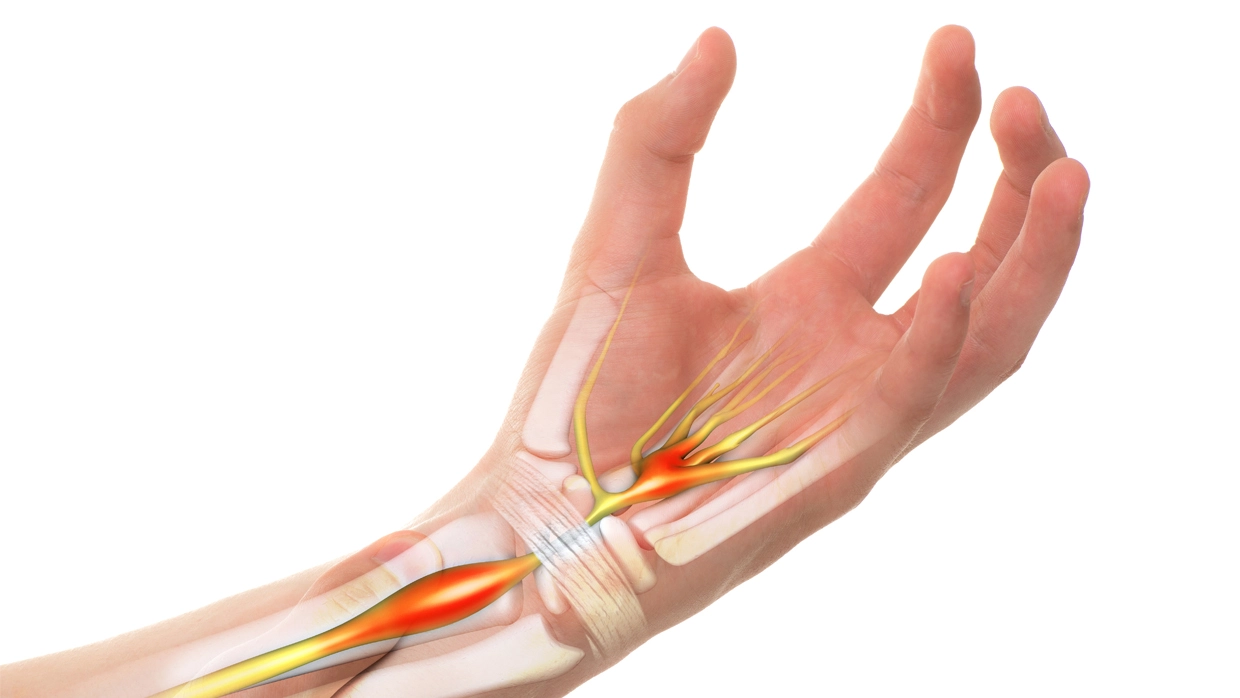
Считается, что туннельная невропатия — болезнь тех, кто много времени проводит за компьютером и со смартфоном в руках. Это так?
В зарубежной литературе есть термин Repetitive strain injury (RSI), что в буквальном переводе означает: «Травма от постоянного напряжения». Это повреждения нервной системы, вызванные выполнением повторяющихся действий, чрезмерными физическими нагрузками, вибрацией, механической компрессией или длительным пребыванием в неудобной позе. Тот же синдром карпального канала чаще встречается на доминирующей руке, при выполнении однотипной работы — в том числе за компьютером.
С другой стороны, сейчас все проводят много времени за компьютером и тем более с телефоном в руках — но туннельная невропатия развивается не у каждого. Ей способствует патология суставов (воспалительная, травматическая), после которых возможны сужения каналов. Влияет и наследственность, когда у пациента изначально анатомически узкий канал или генетически обусловленная повышенная ранимость нервной ткани. Наконец, риск туннельной невропатии вырастает при эндокринной патологии: сахарный диабет, гипотиреоз, акромегалия, во время беременности и кормления, в климактерический период, при длительном приеме гормональных пероральных контрацептивов.
Допустим, у пациента появилась боль в кисти. Что делать дальше?
При диагностике туннельных невропатий очень важно исключить дегенеративные заболевания и патологию опорно-двигательного аппарата. Они часто протекают со схожей клиникой. Самым важным является неврологический осмотр пациента, когда доктор определяет зоны нарушения чувствительности, проверяет рефлексы, мышечную силу и т.д. Далее производится электронейромиография (ЭНМГ). Это исследование позволяет увидеть, где конкретно и какой нерв сдавлен. В дополнение к этому методу используют УЗИ для оценки состояния ствола нерва и окружающих его анатомических образований, канала, в котором проходит нерв, и исключения опухоли. При необходимости назначаются МРТ, КТ и т.д.
В каких случаях возможно консервативное лечение, а когда необходимо хирургическое вмешательство?
Консервативная терапия должна быть комплексной и направлена как на купирование воспаления и боли, так и на улучшение кровоснабжения и метаболизма пораженного нерва. Также иногда эффективны лечебные блокады — локальное введение препаратов в триггерные точки. Назначается физиотерапия, массаж, лечебная физкультура.
Если консервативная терапия в течение 2-3 месяцев неэффективна, проводится хирургическое лечение. Также оно показано при наличии факторов, вызывающих компрессию (гематом, объемных образований) и при нарастании неврологического дефицита.
Как проходит операция?
Производится разрез кожи и визуализируется сдавленный нерв. Далее мы рассекаем ткани, которые вызывают компрессию. Накладывается внутрикожный шов. Операция длится 30-40 минут и проводится под местной анестезией. Пациент госпитализируется на 2-3 дня, еще 3-4 недели требуется на восстановление. В это время главное — избегать тяжелой физической нагрузки.
|
|
Источник: информационный проект
«Москва — столица здоровья»
