Операция при катаракте проводится бесплатно по полису ОМС в Москве. Узнать о возможностях планового лечения в одной из городских больниц Москвы можно, оставив заявку на сайте проекта мсз.рф или позвонив по телефону горячей линии проекта «Москва – столица здоровья»: +7 (495) 587-70-88.
К пожилому возрасту каждый второй человек в мире столкнется хотя бы с одним офтальмологическим заболеванием, по данным Всемирной организации здравоохранения. Катаракта — в числе наиболее вероятных проблем со зрением, особенно среди людей старше 60 лет. Профилактики этой патологии не существует, а в итоге единственный способ лечения — операция.
Эксперт: Азиза Олучаевна Носирова, к.м.н., врач-окулист, офтальмохирург ГКБ №15 им. О.М. Филатова.

«Брызги водопада», или Что такое катаракта?
Катаракта — заболевание, которое характеризуется частичным или полным помутнением хрусталика, что постепенно приводит к утрате зрения вплоть до слепоты. Примерно половина случаев слепоты в мире обусловлена именно катарактой. Само слово «катаракта» — древнегреческого происхождения и переводится как «водопад, брызги водопада». Связано это как раз с проявлением заболевания: человек начинает видеть так, слово в глаза попали капельки воды.
Основными симптомами катаракты являются:
- размытое изображение,
- нечеткое видение вдаль,
- чувствительность к яркому свету.
Причины развития катаракты
В большинстве случаев катаракта — возраст-ассоциированное заболевание. Чаще всего заболеванию подвержены пожилые люди — около 70 % пациентов с катарактой старше 60 лет.
Однако катаракта может быть врожденной, и 3 % новорожденных младенцев появляются на свет с этой патологией.
Существуют и другие факторы развития заболевания:
- производственные или бытовые травмы глаз;
- офтальмологические заболевания;
- неблагоприятное течение беременности;
- прием некоторых препаратов, в том числе гормональных, которые могут спровоцировать развитие катаракты;
- лазерное излучение, в особенности при работе на атомных предприятиях.
В этих случаях катаракта развивается не сразу, но прогрессирует обычно быстрее.
Катаракта разная, итог — один
Существует общепринятая классификация катаракты, которая делится на врожденную и приобретенную.
К врожденной относится:
- полярная (передняя и задняя) катаракта — помутнения локализуются в переднем или заднем полюсе хрусталика;
- веретенообразная катаракта — помутнение, словно веретено, тянется от одного полюса к другому;
- слоистая катаракта — имеется слой помутнения, окружающий ядро хрусталика.

Возрастная (или приобретенная) катаракта отличается по степени зрелости: начальная, незрелая, зрелая и перезрелая. Стадии заболевания проходят путь от незначительного помутнения до полного распада и дегенерации хрусталика.
По локализации возрастная катаракта бывает:
- кортикальная — поражение затрагивает края хрусталика;
- ядерная — помутнение идет в ядре хрусталика;
- полная, когда поражаются все структуры хрусталика.
Вне зависимости от формы заболевания, результатом будет прогрессирующая потеря зрения.
Профилактика и лечение — вариантов не много
На сегодняшний день не существует достоверного способа предотвратить развитие катаракты.
Есть препараты, которые могут замедлять течение заболевания. Но достоверных клинически доказанных данных на этот счет пока не существует. Поэтому в каждом конкретном случае важно, чтобы врач отслеживал динамику заболевания и вовремя направил пациента на операцию.
Единственный вид помощи, доступный при катаракте, — операция (факоэмульсификация). Консервативного лечения пока не существует.
Показаниями к операции являются:
- снижение зрения на 60–70 %;
- повышение внутриглазного давления на фоне изменения размера хрусталика;
- подвывих хрусталика — частичное смещение хрусталика с обычного местоположения;
- наличие аметропий (близорукость, дальнозоркость, астигматизм) в сочетании с изменениями в хрусталике.
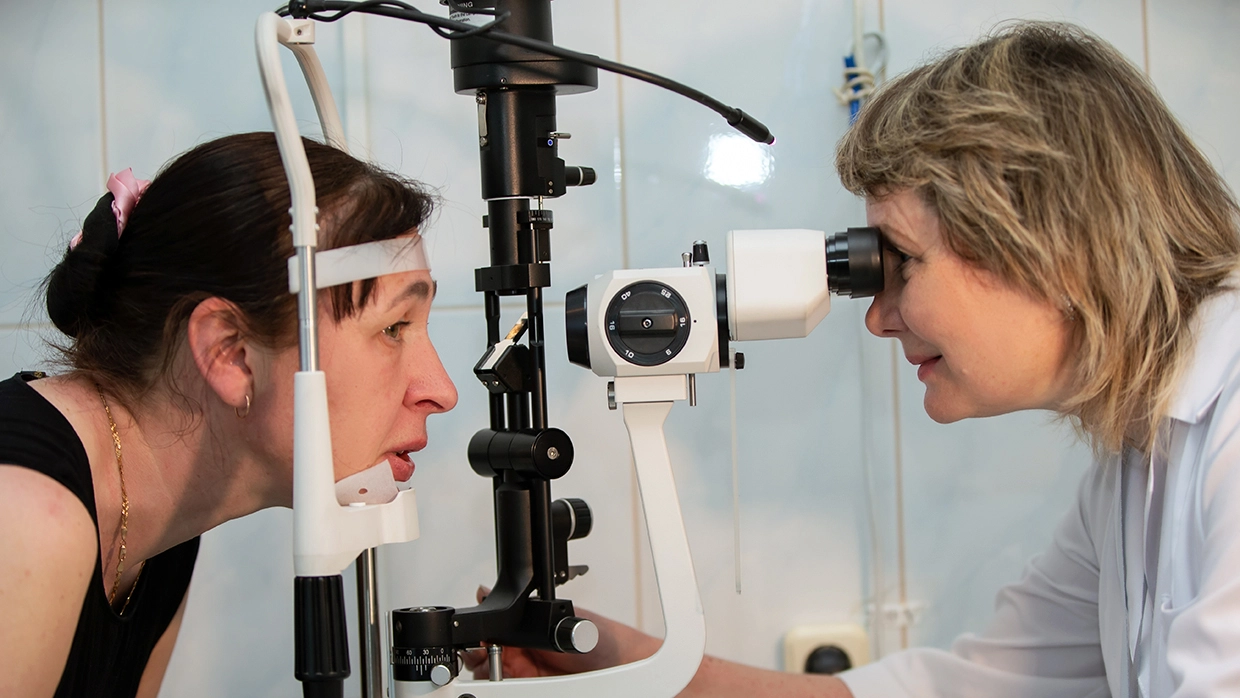
Перед операцией пациент проходит полную диагностику:
- проверка остроты зрения,
- измерение внутриглазного давления,
- исследование световой чувствительности (периметрия),
- оптическая когерентная томография,
- УЗИ глаза,
- биомикроскопия глаза.
По результатам диагностики и в зависимости от пожеланий пациента офтальмохирурги подбирают дальнейшую тактику оперативного лечения.
15 минут — и операция завершена!
Операция заключается в замене естественного хрусталика на искусственный (ИОЛ). Вот тут пациент может выбрать либо монофокальный хрусталик, имеющий постоянное искривление линзы, либо мультифокальный хрусталик, который позволяет одинаково хорошо видеть вблизи и вдаль, либо торический хрусталик для коррекции астигматизма.
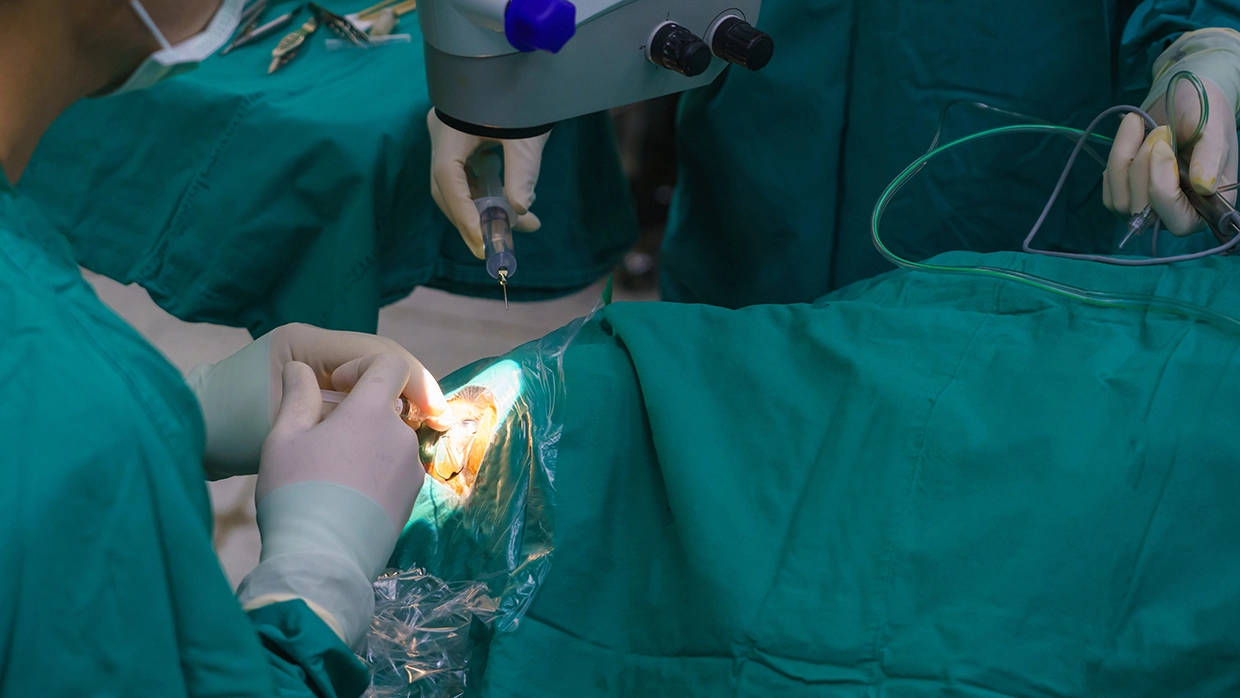
Этапы лечения:
- 1. За сутки до операции проводится антибиотикотерапия. В глаза закапываются противовоспалительные антибактериальные капли.
- 2. Операция длится 7–15 минут, в зависимости от сложности. В глаз вместо натурального хрусталика устанавливается ИОЛ. В процессе используется капельная анестезия, то есть человек находится в сознании, может чувствовать незначительное давление в глазу, но болевых ощущений при этом не возникает.
- 3. На следующий день, если нет осложнений, пациент выписывается домой.
- 4. Через две недели после операции пациенту надо показаться врачу для контроля состояния.
- 5. В течение месяца следует закапывать противовоспалительные и антибактериальные капли.
Результат от операции наступает у кого-то уже на следующий день — человек начинает хорошо видеть, без размытия. У других эффект заметен через несколько дней.
Хирургическое вмешательство является единственным методом излечения катаракты. После операции заболевание не может повториться. Если же у пациента вновь ухудшается зрение, то это уже связано с другими структурами глаза. И следует повторно обратиться к врачу.
Подробнее о катаракте и методах ее лечения смотрите в записи прямого эфира с врачом в нашей группе в VK.
|
|
Материал подготовлен совместно с экспертом: А.О. Носировой,
к.м.н., врачом-окулистом, офтальмохирургом
ГКБ №15 им. О.М. Филатова.

