Узнать о возможностях планового лечения в одной из городских больниц Москвы можно, оставив заявку на сайте проекта мсз.рф или позвонив по телефону горячей линии проекта «Москва – столица здоровья»: +7 (495) 587-70-88.
Желчнокаменную болезнь часто путают с мочекаменной. Действительно, в обоих случаях происходит образование камней. Разница в их локализации и, соответственно, в последующем лечении. В чем заключаются особенности желчнокаменной болезни? Можно ли удалить камни хирургическим путем? И когда требуется удаление желчного пузыря?
Эксперт: Сергей Витальевич Овчинников, врач-хирург, заведующий отделением СКП стационара кратковременного пребывания по профилю «хирургия» ГКБ № 15 имени О.М. Филатова.
Желчнокаменная болезнь: причины и группы риска
Желчнокаменная болезнь — патология, при которой в желчном пузыре и желчных протоках образуются камни (или конкременты). На сегодняшний день существует порядка 10 теорий образования конкрементов.
Одной из наиболее вероятных причин появления камней считается нарушение сократимости желчного пузыря. В норме желчный пузырь является своего рода депо желчи, которая участвует в пищеварении. Когда пища попадает в желудочно-кишечный тракт, здоровый желчный пузырь сокращается и выбрасывает дополнительное количество желчи в двенадцатиперстную кишку. Если же по каким-то причинам нарушается этот процесс, то желчь накапливается в желчном пузыре. И на фоне этого застойного процесса начинают образовываться камни.
От желчнокаменной болезни чаще страдают женщины, хотя и мужчин среди пациентов достаточно. Средний возраст манифестации данного заболевания — 35–40 лет. Встречаются и 20–25-летние пациенты — обычно это пациенты с гастроэнтерологическими заболеваниями, а также женщины после беременности и родов.
Достоверная диагностика: помогут ли симптомы обнаружить болезнь?
Пациенты с желчнокаменной болезнью могут длительное время даже не знать, что у них есть эта патология. Часто камни в желчном пузыре обнаруживаются совершенно случайно во время диспансеризации или планового скрининга.
Правда, клинические симптомы у заболевания все же существуют. Так, заподозрить у себя желчнокаменную болезнь можно по болевому синдрому в области правого подреберья. Боль может усиливаться во время приема пищи и интенсивной физической нагрузки.
Если камень уже попал в желчный проток, могут появиться признаки желтухи, которые в первую очередь проявляются желтушностью кожных покровов и повышением температуры.
Однако окончательный диагноз ставится только после инструментальных методов обследования. Чаще всего достаточно ультразвукового исследования. В сложных диагностических случаях пациента могут направить на КТ, МРТ или эндоскопическую диагностику.
Осложнения желчнокаменной болезни
Наличие камней в желчном пузыре является показанием к их удалению. Связано это с тем, что при отсутствии лечения могут возникать различные тяжелые осложнения.
Например, холедохолитиаз — патологическое состояние, при котором камни «застревают» в желчном протоке, закупоривая его. Это провоцирует развитие механической желтухи, панкреатита, панкреонекроза.
Длительно существующие крупные конкременты в желчном пузыре могут вызывать озлокачествление стенок желчного пузыря и приводить к онкологическим процессам.
Иногда образовываются пролежни за счет длительного давления камней на стенки желчного пузыря. Как результат — образуется свищ между желчным пузырем и двенадцатиперстной кишкой. При попадании конкремента через свищ в тонкую кишку может возникнуть кишечная непроходимость.
Холецистэктомия: показания и ограничения
Единственным доступным на данный момент методом лечения желчнокаменной болезни является холецистэктомия — операция по удалению желчного пузыря. Операция проводится лапароскопическим доступом через четыре прокола на передней брюшной стенке.
Показаниями к операции являются:
- периодические обострения желчнокаменной болезни с повторяющимися приступами боли;
- наличие крупных конкрементов (диаметром 2–3 см);
- множественные мелкие камни.
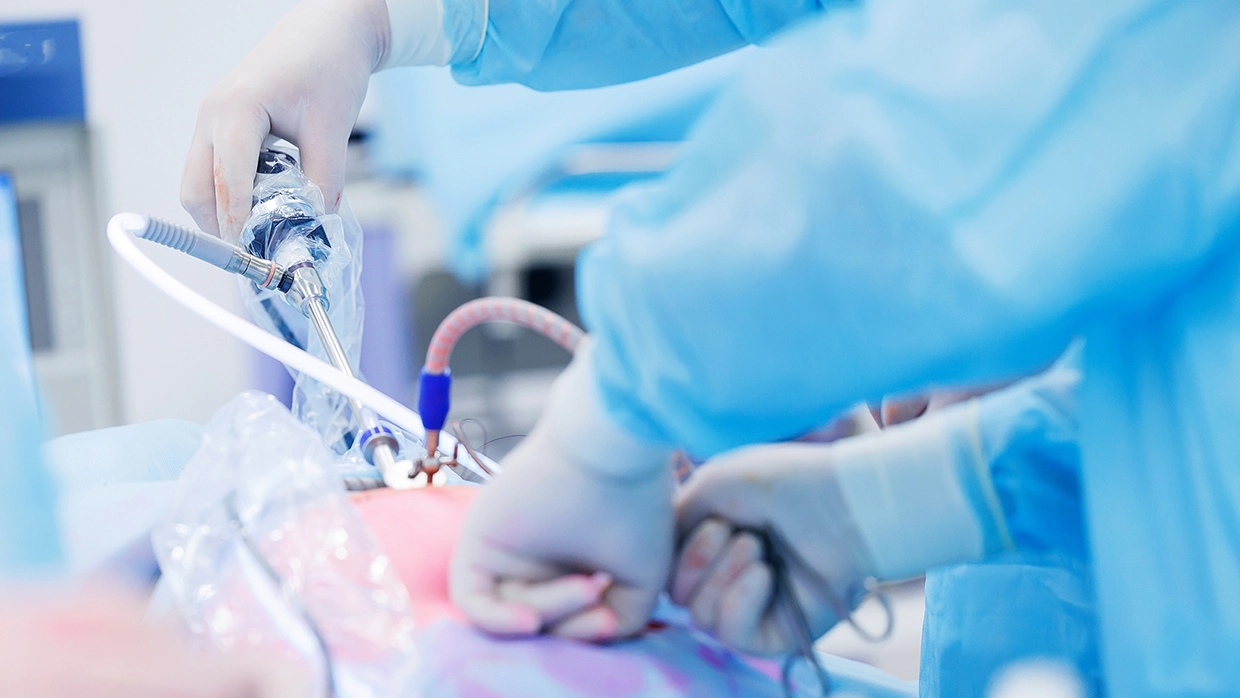
В то же время существует ряд противопоказаний к проведению лапароскопической холецистэктомии. Это выраженный массивный спаечный процесс передней брюшной стенки, например, после ранее выполненного вмешательства, нарушение дыхательной функции, острые и хронические заболевания сердечно-сосудистой системы.
Особенностью любого лапароскопического вмешательства является то, что в процессе операции в брюшную полость нагнетается специальный газ, который создает хирургам «рабочее пространство». Но это сопряжено с повышением внутрибрюшного давления, что может сказаться на работе сердечно-сосудистой и дыхательной систем. В таком случае операция выполняется стандартным открытым доступом.
Холецистэктомия может длиться от 20 минут до 1,5 часов в зависимости от сложности. Уже в день операции пациенту разрешается самостоятельно вставать с кровати, ходить, пить воду. На следующий день после контрольного УЗИ пациента выписывают домой.
В послеоперационном периоде абсолютных показаний для тщательного динамического наблюдения не требуется. Даже перевязки особые не нужны — пациент может самостоятельно обрабатывать рану, чему его обязательно научат в стационаре.
После такого вмешательства пациенты быстро возвращаются к нормальной жизни, не теряя трудоспособности.
|
|
Материал подготовлен совместно с экспертом: С.В. Овчинниковым,
врачом-хирургом, заведующим отделением СКП
стационара кратковременного пребывания
по профилю «хирургия» ГКБ № 15 имени О.М. Филатова
.

